Estas guías explican los distintos procesos generales a los que van someterse los pacientes que precisen una intervención quirúrgica en nuestro Servicio. Con ellas pretendemos despejar dudas y aclarar determinadas cuestiones. En cualquier caso, estas guías no sustituyen la relación médico-paciente, por lo que si tiene cualquier duda o problema podrá contactar con cualquier miembro del equipo que estará encantado de poder informarle y ayudarle, ya sea de forma presencial, vía telefónica (91 727 73 52) o a través del formulario de contacto
PARA PACIENTES

Las operaciones que restauran la función de las válvulas del corazón son intervenciones frecuentes, destinadas a mejorar la salud y vitalidad de las personas con enfermedades valvulares. El corazón posee cuatro válvulas que se encargan de hacer circular la sangre adecuadamente para que ésta pueda llegar a todos los órganos del organismo. Sin embargo, en ocasiones estas válvulas presentan alteraciones o deformidades que impiden que su funcionamiento sea adecuado.
Las válvulas cardíacas pueden estar dañadas desde el nacimiento, o sufrir un deterioro progresivo con la edad, pudiendo esta situación afectar gravemente a la salud, motivo por el cual deben repararse o sustituirse. Una alteración valvular leve no detectada generará un daño en el corazón, condicionando una alteración progresiva de su funcionamiento en la juventud o en la edad adulta. La disfunción valvular (alteración de la función normal de las válvulas) se caracteriza por la presencia, simultánea o no, de dos lesiones fundamentales: la estenosis (engrosamiento, rigidez y estrechamiento de la válvula, que origina dificultad para el paso de la sangre a su través, por fusión (unión) de los espacios (comisuras) que separan las valvas que forman la válvula); y la insuficiencia (incapacidad para que la válvula se cierre adecuadamente, condicionando que la sangre retorne inadecuadamente a la cámara cardíaca de donde venía).
En ambas situaciones patológicas (estenosis y/o insuficiencia valvular), el corazón realizará un sobreesfuerzo para intentar adaptar su funcionamiento a esta nueva situación, lo que implicará que poco a poco aumente de tamaño. Si esta situación se mantiene en el tiempo, el corazón cada vez tendrá menor capacidad para funcionar adecuadamente, dando lugar a una disminución muy importante de su función global.
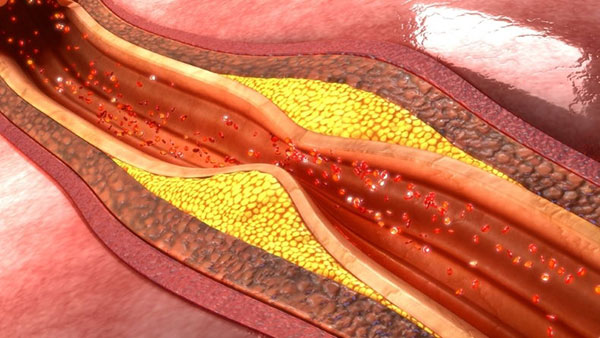
Representación esquemática de placa de aterosclerosis que condiciona estenosis (estrechamiento) de la luz de la arteria coronaria
Las intervenciones quirúrgicas que restauran la circulación coronaria del corazón son también frecuentes. Su objetivo radica en mejorar los síntomas y aumentar la supervivencia de los pacientes con enfermedad coronaria o cardiopatía isquémica.
La cardiopatía isquémica es la enfermedad ocasionada por la arteriosclerosis de las arterias coronarias, es decir, las encargadas de proporcionar sangre al músculo cardíaco (miocardio). La arteriosclerosis coronaria es un proceso lento que da lugar a la formación de colágeno y a la acumulación de lípidos (grasas) y células inflamatorias (linfocitos). La confluencia de estos tres procesos conlleva a la formación de placas de ateroma que provocan el estrechamiento (estenosis) de las arterias coronarias.
El objetivo de la cirugía de bypass es proporcionar aporte de sangre oxigenada al miocardio enfermo (tejido muscular del corazón) que no recibe sangre suficiente debido a que las arterias coronarias están obstruidas (total o parcialmente). Para ello se emplean venas de la pierna del propio paciente o arterias de otra parte del cuerpo (injertos), que permiten derivar la sangre a un punto distal al estrechamiento u obstrucción de la arteria coronaria, logrando mejorar así el flujo sanguíneo aportado al miocardio.
La ansiedad y el temor previos a la operación son normales en la mayoría de los pacientes. A continuación le explicamos cómo transcurrirá el proceso hasta el día de la intervención.
Se le notificará por vía telefónica qué día debe ingresar y la hora a la que debe personarse en el Servicio de Admisión del Hospital Universitario La Paz. Si está tomando fármacos para alguna patología, se le especificará cuáles deben ser suspendidos previamente a la intervención quirúrgica.

Srta. Marga Orozco. Secretaria del Servicio de Cirugía Cardíaca
Le proporcionará información completa sobre los trámites administrativos
del ingreso hospitalario para su intervención
El ingreso: A su llegada al Hospital, una vez esté instalado en su habitación, será valorado por un miembro del Servicio de Cirugía Cardíaca, y a continuación se le realizarán una serie de pruebas rutinarias (electrocardiograma, radiografía, análisis) para completar el estudio preoperatorio. Posteriormente se eliminara el vello corporal con maquinilla eléctrica y seguidamente usted deberá realizarse una ducha con jabón antiséptico el día antes de la intervención y la mañana de la misma (este procedimiento es de gran importancia ya que reduce el riesgo de infección).

Su intervención ha sido planificada con tiempo, pero eventualmente pueden presentarse situaciones de urgencia que determinen la necesidad de reestructurar la programación quirúrgica. Antes de ir al quirófano debe dejar sus gafas, lentillas, dentadura postiza y objetos personales. Deberá estar acompañado de al menos un familiar. Posteriormente será trasladado a quirófano. Una vez allí, el anestesiólogo le administrará medicación para dormirle y que no sienta dolor ni recuerde la intervención. Estas operaciones duran un promedio de 5-7 horas, según la dificultad de cada caso. Sus acompañantes y familiares permanecerán en la Sala de Espera del Bloque Quirúrgico, situada en la planta SS del Hospital General. Tras la conclusión de la intervención quirúrgica los familiares y acompañantes serán avisados mediante los monitores dispuestos en la Sala de Espera del Bloque Quirúrgico, indicándoseles el lugar donde serán informados por el cirujano responsable de la intervención quirúrgica.


Unidad de Críticos Quirúrgicos Cardiotorácicos: Dr. Moreno (Jefe de Sección), Dra. Jofre, Dra. Peña, Dr. Suárez, Dr. Leyra, Dra. Olmos, Dra. Pérez, Dr. del Campo
Finalizada la intervención quirúrgica será trasladado a la Unidad de Críticos Quirúrgicos Cardiotorácicos situada en la planta baja del Bloque Quirúrgico del Hospital Universitario La Paz, donde se le proporcionarán atención médica y de enfermería constante. El efecto de la anestesia dura unas horas. Quizás oiga o abra los ojos antes de mover los brazos o las piernas. No se preocupe, su mente no tardará en coordinar su cuerpo.
1- En la Unidad de Críticos Quirúrgicos Cardiotorácicos: Cuando se despierte de la anestesia notará un tubo en su boca que le ayuda a respirar, y que en ocasiones puede ser molesto. No podrá hablar, pero entenderá lo que se le diga. Cuando ya no precise el tubo para respirar con seguridad se le retirará, generalmente a lo largo del día de la intervención o al día siguiente. Es posible que note dolor en el centro del pecho, donde está la herida de la operación (primero cubierta con un apósito, luego al aire). Llevará distintos dispositivos (vías) en el cuello, brazos o ingles, para administrarle sueros y medicamentos, tomar muestras para análisis y controlar la presión arterial y venosa, así como sistemas de drenaje. A su vez se le habrá colocado durante la intervención un marcapasos temporal, que podrá ser utilizado en caso de que su ritmo cardíaco sea lento, el cual será controlado mediante unas pegatinas que tendrá pegadas en el pecho. Mediante una sonda urinaria se controlorá la cantidad y el ritmo con el que usted orina. La sala de Unidad de Críticos Quirúrgicos Cardiotorácicos tiene actividad las 24 horas del día, manteniéndose debido a esto las luces encendidas durante la mayor parte del día y de la noche, lo que puede ocasionar que presente insomnio o que pueda desorientarse. Pregunte el día y la hora si esto le sucediera.
2- En la Planta de Hospitalización Convencional de Cirugía Cardíaca: cuando sus médicos de la Unidad de Críticos Quirúrgicos Cardiotorácicos lo consideren oportuno , usted será dado de alta a nuestra planta de hospitalización convencional del Servicio de Cirugía Cardíaca situada en la sexta planta del edificio general del Hospital Universitario La Paz..
Consideraciones durante su estancia en la planta de hospitalización convencional:
1) Alivio del dolor: quizás esté entumecido y dolorido (aunque el dolor no es intenso) por la herida quirúrgica y el espasmo muscular. Se le pautarán analgésicos y fármacos coadyuvantes para mitigar el dolor, pero si el dolor persiste a pesar de la medicación administrada, debe avisar al equipo de enfermería.
2) Fisioterapia respiratoria: una vez se encuentre en la planta de hospitalización se le explicarán una serie de ejercicios respiratorios que deberá realizar para poder eliminar las secreciones acumuladas en los pulmones. Los ejercicios de fisioterapia respiratoria deben realizarse todas las horas del día durante al menos 10 minutos , ya que esto ayuda a evitar la sobreinfección de sus secreciones y complicaciones derivadas.
3) Levantarse de la cama: La primera vez que lo haga deberá hacerlo acompañado y con precaución para evitar que se maree. En uno o dos días podrá sentarse y caminar por la habitación o el pasillo con ayuda. Su actividad se incrementará con los días.
4) Familiares: Es recomendable que haya un familiar acompañándole sobre todo durante las primeras noches. Durante el día se le realizarán pruebas médicas y usted deberá realizar los ejercicios respiratorios y deambular con frecuencia cuando sus médicos se lo indiquemos.
5) Comida: La dieta será progresiva. Tendrá poco apetito, pero es conveniente que coma para acelerar la recuperación. Le restringirán la sal.
6) Otros aspectos: Podrá ducharse cuando se encuentre en la planta de hospitalización y se lo indiquemos, estando las primeras veces acompañado. Las grapas de la herida se retirarán a los 10-15 días tras la operación. Se irá sintiendo mejor poco a poco.

Cuando cumpla los criterios adecuados para poder ser dado de alta a su domicilio se le informará y explicarán detalladamente todas las indicaciones e instrucciones oportunas, y se le entregará un informe de alta definitivo donde se especificará toda la información relevante relativa a su proceso asistencial; este informe de alta incluirá la cita de la primera revisión postoperatoria. Junto con el informe de alta hospitalaria se le entregará el informe quirúrgico detallado de su intervención, las recetas oficiales de la medicación pautada, y las recomendaciones sobre profilaxis de endocarditis infecciosa cuando proceda.
A continuación puede consultar la Guía de Cuidados Postoperatorios tras Cirugía Cardíaca.
GUÍA DE CUIDADOS POSTOPERATORIOS TRAS CIRUGÍA CARDÍACA
1. Cuidados de las heridas quirúrgicas:
• No tocar las heridas directamente con las manos.
• Mantenga las heridas limpias y secas.
• Lave diariamente las heridas en la ducha con agua y jabón neutro, secar con cuidado con una toalla de uso exclusivo y aplicar solución antiséptica (clorhexidina) sobre las mismas hasta la retirada de las grapas o puntos.
• Retirada de grapas:
− Herida de esternotomía: la mitad (alternas) a los 13 días del postoperatorio y la otra mitad a los 15 días.
− Herida de safenectomía: la mitad (alternas) a los 20 días del postoperatorio y la otra mitad a los 22 días.
• Puede notar picor o escozor en sus incisiones o sentir un hormigueo o tirantez. Esto es normal y pasajero.
• Ante cualquier complicación de las heridas quirúrgicas (dehiscencia de la herida, supuración, eritema…) deberá acudir al Servicio de Urgencias del Hospital Universitario de la Paz para que un miembro del equipo médico lo valore.
• Evite la radiación solar directa sobre las heridas quirúrgicas durante el primer año tras la cirugía para evitar la pigmentación oscura de las cicatrices.
• Si es mujer, debe llevar cuanto antes un sujetador sin aros para sujetar el pecho y evitar tracción de los bordes de la herida quirúrgica.
• Si tiene herida quirúrgica de safenectomía, puede que esa pierna tienda a hincharse más que la otra; en ese caso debe mantener el miembro inferior en el que se encuentre la herida de safenectomía elevado mientras permanezca en reposo. Puede utilizar una media de compresión intermedia durante 3 meses (sólo durante el día, retirarla por la noche), tras el alta.
2. Precauciones con el esternón durante los primeros dos meses:
• No realizar movimientos bruscos con el tórax, los brazos o el cuello.
• Evitar golpes directos sobre el tórax.
• No levantar ni llevar peso excesivo.
• Mantener la faja torácica apretada fuerte durante el día y levemente aflojada durante la noche.
• No dejar de toser aunque perciba dolor. ‘’Abrazarse’’ el tórax durante cada episodio de tos y al levantarse de la cama/silla.
• Deberá dormir en decúbito supino (boca arriba).
• Cierto grado de dolor puede persistir durante varias semanas, mientras consolida el esternón.
3. Ejercicio físico:
• Reanudar su actividad diaria habitual de forma progresiva.
• Caminar por terreno llano durante los primeros 15 días, aumentando progresivamente el ejercicio hasta alcanzar 5/6 km diarios a los dos meses.
4. Deberá continuar con los ejercicios de fisioterapia respiratoria hasta la revisión en consulta.
5. Conducción de vehículos y viajes en avión:
• No debe conducir vehículos durante los primeros dos meses tras la cirugía pero si puede viajar en ellos.
• Si ha sufrido un infarto de miocardio no debe conducir en los tres meses siguientes al evento coronario, y si es un conductor “profesional” no debe hacerlo sin pasar antes una prueba de esfuerzo (ergometría). Si ha sido intervenido de una cardiopatía isquémica (bypass, dilatación coronaria o stent) no podrá conducir hasta que haya transcurrido un mes de la intervención, si su permiso es no profesional, y tres meses si posee permiso de conducir profesional.
• Se recomienda no viajar en avión hasta transcurrido un mes de la intervención quirúrgica.
6. Relaciones sexuales:
• Tendrá precaución con el esternón durante los dos primeros meses del postoperatorio. Evitar situaciones que exijan esfuerzo con el tórax.
• Descansar antes y después e interrumpir la actividad sexual si nota dolor torácico o dificultad para respirar.
• Si utiliza medicación para la disfunción eréctil, ésta debe ser pautada y controlada por su cardiólogo o médico de atención primaria para evitar interacciones con otros fármacos.
7. Ingesta de líquidos:
Después de una intervención de cirugía cardíaca el organismo tiende a retener líquidos; los tobillos pueden hincharse y puede incluso producirse dificultad respiratoria. Para evitarlo es recomendable una dieta baja en sal y no excederse en la ingestión de líquidos o frutas.
8. Cuándo contactar con su médico de atención primaria:
Deberá contactar con su médico de atención primaria ante la presencia de cualquiera de los siguientes síntomas: Fiebre, edemas (hinchazón de piernas), sensación de ahogo, fatiga, aumento de la debilidad, palpitaciones, dolor torácico, hematomas, sangrado.
9. Control de los factores de riesgo cardiovascular:
Debe mantener un control estricto de las cifras de tensión arterial, de la glucemia y del perfil lipídico (fundamentalmente del colesterol). No fume ni beba alcohol. Intente, en la medida de lo posible, evitar el estrés.
10. Debe seguir una dieta cardiosaludable:
La dieta que más beneficios produce a nivel cardiovascular es la dieta mediterránea. Debe mantener una dieta variada y equilibrada adaptada a sus condiciones específicas (diabetes, dislipemia, etc.)
11. Profilaxis antibiótica de endocarditis infecciosa:
Debe tener siempre presentes las indicaciones de profilaxis antibiótica de endocarditis infecciosa si es portador de material protésico en el corazón (prótesis valvular, anillo protésico, prótesis tubular, cable de marcapasos…)
Cuando cumpla los criterios adecuados para poder ser dado de alta a su domicilio tras el implante de un dispositivo de estimulación cardíaca (marcapasos, DAI, resincronizador), se le informará y explicarán detalladamente todas las indicaciones e instrucciones oportunas, y se le entregará un informe de alta definitivo donde se especificará toda la información relevante relativa a su proceso asistencial; este informe de alta incluirá la cita de la primera revisión postoperatoria. Junto con el informe de alta hospitalaria se le entregará el informe quirúrgico detallado de su intervención, y las recomendaciones sobre profilaxis de endocarditis infecciosa.
A continuación puede consultar la Guía de Recomendaciones Postoperatorias tras el Implante de un Dispositivo de Estimulación Cardíaca (marcapasos, DAI, resincronizador).
GUÍA DE RECOMENDACIONES POSTOPERATORIAS TRAS EL IMPLANTE DE UN DISPOSITIVO DE ESTIMULACIÓN CARDÍACA
- Régimen de vida normal. Dieta cardiosaludable. Control de los factores de riesgo cardiovascular.
- Medicación: la misma que tomaba con anterioridad al implante del dispositivo de estimulación cardíaca.
- Cuidados de la herida quirúrgica:
- Lavar diariamente la herida con agua y jabón neutro.
- Aplicar como mínimo 3 pulverizaciones de clorhexidina en spray sobre la piel seca. Dejar en contacto la solución de clorhexidina durante 5 minutos, permitiendo secar al aire. Realizar este procedimiento diariamente hasta la retirada de los agrafes (grapas)
- Aplicar un apósito nuevo tras la cura de la herida durante los primeros 5 días tras la intervención.
- Aplicar peso frío sobre la zona del implante del dispositivo durante 20 minutos, mañana y tarde, durante los primeros 5 días tras la intervención.
- Retirar los agrafes (grapas) de la herida quirúrgica en el Centro de Salud a los 14 días de la intervención.
- Procurará movilizar el hombro del lado de la zona de implante del dispositivo, evitando separar el brazo del cuerpo y coger peso con ese brazo durante los primeros 15 días tras la intervención.
- Se reincorporará progresivamente a sus actividades habituales en el plazo de una semana.
- Controlará que la herida quirúrgica cicatrice adecuadamente, no supure y tenga buen color. Ante la sospecha de cualquier complicación de la herida quirúrgica (sangrado, hematoma, supuración, infección, dolor inapropiado, etc.), se pondrá en contacto con el Servicio de Cirugía Cardíaca del Hospital Universitario La Paz para su valoración inmediata.
La mayor parte de acciones y situaciones que se presentan a diario no van a afectar al funcionamiento del dispositivo de estimulación cardíaca que se le ha implantado. No obstante, el dispositivo puede verse afectado por ciertas fuentes de campos electromagnéticos potentes.
A continuación se describen las recomendaciones de uso y actuación en relación con distintos dispositivos electrónicos y situaciones:
LO QUE SÍ PUEDE UTILIZAR O HACER
- Abrelatas eléctricos.
- Batidoras.
- Aspiradoras.
- Cocinas (eléctricas o de gas).
- Hornos (eléctricos, de convección o de gas).
- Purificadores de aire.
- Calentadores portátiles de convección.
- Lavadoras y secadoras.
- Secadores de pelo.
- Cepillos de dientes eléctricos.
- Tornos y equipo de limpieza dental (a intervalos cortos).
- Jacuzzis/baños de hidromasaje.
- Camas de rayos UVA (es conveniente evitar sistemas cerrados).
- Buscapersonas.
- Dispositivos de alerta al paciente.
- Fotocopiadoras y aparatos de fax.
- Asistentes personales digitales (PDA).
- Tablets
- Ordenadores personales.
- Reproductores de CD/DVD, video.
- Televisores.
- Mandos a distancia.
- Aparatos de radio (AM y FM).
- Videojuegos.
- Radiografías.
- Ecografías.
- Mamografías.
- ECG.
- TAC.
- Relaciones sexuales.
- Juegos de pistola de láser.
- Vallas invisibles eléctricas.
- Ascensores
LO QUE SI PUEDE UTILIZAR O HACER PERO SIGUIENDO LAS SIGUIENTES RECOMENDACIONES
REQUIEREN SUPERVISIÓN MÉDICA
- Resonancia magnética nuclear (RMN): sólo los dispositivos compatibles. Requiere programación especial pre y post procedimiento.
- Electrocauterización (utilizar a intervalos cortos).
- Desfibrilación externa: no aplicarla sobre el dispositivo.
- Litotricia.
- Radioterapia contra el cáncer: no sobre la región del dispositivo.
- Unidad de estimulación nerviosa eléctrica transcutánea (TENS), evitando la zona de alojamiento del dispositivo.
NO PONER SOBRE EL DISPOSITIVO
- Aparatos portátiles de masaje.
- Máquinas de afeitar.
- Reproductores multimedia y portátiles MP3 (por ejemplo, iPodsTM) que no funcionan también como teléfono móvil.
- Teléfonos inalámbricos.
AL MENOS A 15 cm DEL DISPOSITIVO
- Teléfono móvil: escuchar por el oído del lado opuesto al del dispositivo.
- Dispositivos que transmiten señales Wi-Fi o de BluetoothTM.
AL MENOS A 30 cm DEL DISPOSITIVO
- Altavoces estereofónicos.
- Controles remotos con antena.
- Herramientas de taller (taladros, sierras de mesa, etc.)
- Herramientas eléctricas inalámbricas alimentadas con baterías y eléctricas con cable.
- Máquinas tragaperras.
- Motosierras.
- Segadoras.
- Sopladores de hojas.
- Sopladores de nieve.
AL MENOS A 60 cm DEL DISPOSITIVO
- Cocinas de inducción
- Antenas de banda ciudadana y de radio policial.
- Motores y alternadores en marcha, especialmente los que se encuentran en los vehículos.
- Soldadores de arco.
LO QUE NO PUEDE UTILIZAR O HACER
- Colchones y sillas magnéticos.
- Dispositivos de medición de la grasa corporal.
- Pistolas eléctricas.
- Deportes de contacto.
PRECAUCIONES ESPECIALES
- Conducción de vehículos a motor: La conducción de vehículos a motor vehículos tras el implante de un dispositivo de estimulación cardíaca está regulada por una normativa oficial concreta al respecto. La conducción con permiso tipo «B» no está autorizada en el primer mes tras la colocación del marcapasos y precisa un informe médico positivo cada uno-dos años para lograr la renovación. La conducción de los vehículos con permiso tipo «C» o superior se podrá reiniciar a los tres meses del implante y exigirá una renovación, contando con un informe positivo, cada año.
- Tras el implante de un marcapasos sigue siendo imprescindible el uso del cinturón de seguridad; si éste le molesta por pasar por encima del marcapasos coméntelo con los especialistas de la consulta de seguimiento.
- Sistemas antirrobo: pase frente a ellos caminando con normalidad. No se apoye ni permanezca demasiado tiempo cerca de ellos.
- Seguridad aeroportuaria, edificios oficiales y bancos: puede hacer saltar las alamas de los detectores de metal pero ello no dañará su dispositivo. Indique al personal de seguridad que tiene un dispositivo de estimulación cardíaca implantado. Si es posible, solicite un registro manual en lugar del uso del detector de metales.
- Puede tomar el sol, pero con precaución. No debe exponer la piel sobre el generador de marcapasos durante largas horas al sol.
El Servicio de Cirugía Cardíaca del Hospital Universitario La Paz dispone de todos los sistemas de seguimiento telemático (domiciliario) de marcapasos autorizados en el momento actual. A continuación puede acceder al manual de instrucciones de los distintos sistemas de seguimiento telemático (domiciliario) de marcapasos:
